Bệnh VCSDK chưa rõ nguyên nhân: với cơ chế bệnh sinh hiện nay được biết đến có vai trò của các yếu tố nội sinh như gen HLA B27, sự tác động của yếu tố ngoại sinh (nhiễm khuẩn...) gây biến đổi các yếu tố miễn dịch bẩm sinh, và có sự tham gia của các cytokine như TNFα, IL- 6… dẫn đến quá trình viêm các điểm bám tận, bất thường các yếu tố tạo xương, can xi hóa dây chằng và bao khớp. Đây cũng chính là cơ sở cho việc sử dụng các thuốc ức chế TNFα vào điều trị bệnh trong những năm gần đây [2].
Các triệu chứng lâm sàng của bệnh ở giai đoạn sớm nghèo nàn và có thể gặp ở rất nhiều bệnh khớp khác. Các triệu chứng xét nghiệm cho thấy có hội chứng viêm sinh học nhưng không đặc hiệu cho bệnh. Quan trọng nhất trong các xét nghiệm máu chẩn đoán bệnh hiện nay là vai trò của sự có mặt gen HLA - B27 dương tính trong khoảng 95% các trường hợp, tuy nhiên yếu tố này vẫn tìm thấy với một tỷ lệ nhất định ở người bình thường [2]. Như vậy, chẩn đoán hình ảnh vẫn giữ vị trí quan trọng bậc nhất để chẩn đoán bệnh VCSDK.
Cho đến hiện nay bệnh VCSDK vẫn được chẩn đoán theo tiêu chuẩn chẩn đoán New York 1984 sửa đổi (bệnh được chẩn đoán xác định khi có tiêu chuẩn lâm sàng kết hợp với tiêu chuẩn viêm khớp cùng chậu trên Xquang). Đây cũng là tiêu chuẩn được sử dụng nhiều nhất để chẩn đoán bệnh VCSDK tại Việt Nam hiện nay. Trong đó tiêu chuẩn chủ yếu vẫn dựa vào hình ảnh viêm khớp cùng chậu trên Xquang.
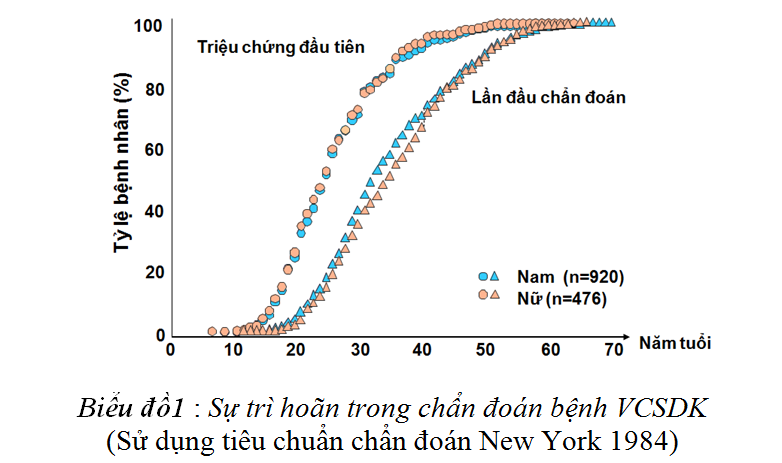
Vậy với tiêu chuẩn chẩn đoán New York 1984 cho đến nay đã bộc lộ những điều không phù hợp gì với thực tế lâm sàng?...Trong nghiên cứu của Feldtkeller và cộng sự tại Đức, tiến hành trên 920 bệnh nhân nam, 476 bệnh nhân nữ mắc bệnh VCSDK cho thấy thời gian trung bình trì hoãn chẩn đoán từ lúc có triệu chứng đầu tiên tới lúc có chẩn đoán xác định lần đầu tiên là 8,8 năm - nếu sử dụng tiêu chuẩn chẩn đoán New York 1984 [3]. Sự trì hoãn chẩn đoán bệnh kéo dài này được lí giải do xét nghiệm HLA-B27 âm tính và không có sự thay đổi trên phim Xquang tại thời điểm bệnh nhân đến khám [12]. Như vậy việc sử dụng tiêu chẩn chuẩn chẩn đoán New York 1984 dựa chủ yếu trên hình ảnh Xquang không còn phù hợp với thực tế.
Trước đây mục tiêu điều trị bệnh thường là giảm triệu chứng bằng các thuốc chống viêm không steroid (NSAID), kèm theo các thuốc điều trị cơ bản (DMARD’S) cho thể khớp ngoại vi. Tuy nhiên từ khi các thuốc thuộc nhóm chế phẩm sinh học ra đời và khẳng định hiệu quả trong điều trị bệnh, đã mở ra tương lai mới cho các bệnh nhân VCSDK. Các thuốc này thực sự là thuốc điều trị nhắm đích - được chỉ định đối với cả thể tổn thương khớp ngoại vi và cột sống cho thấy rõ hiệu quả cải thiện nhanh và tốt các triệu chứng ở các bệnh nhân VCSDK đang tiến triển. Ngoài hiệu quả giảm đau, chống viêm, thuốc kháng TFN α cải thiện mật độ xương của bệnh nhân, ngăn cản tiến triển của bệnh trên Xquang [6]. Đặc biệt, với các bệnh nhân đang ở giai đoạn sớm khi các quá trình bệnh sinh chủ yếu là quá trình viêm thì các thuốc này lại càng tỏ rõ hiệu quả chống viêm, giảm đau, và ngăn cản tiến triển của bệnh so với các bệnh nhân ở giai đoạn muộn khi các biểu hiện viêm ít mà các biểu hiện canxi hóa dây chằng, bao khớp, phá hủy khớp là chủ yếu [5]. Vì vậy lợi ích của việc chẩn đoán bệnh ở giai đoạn rất sớm sẽ có thể giúp bệnh nhân được điều trị lui bệnh hoàn toàn.
Các nghiên cứu gần đây đã sử dụng MRI trong việc đánh giá chẩn đoán sớm bệnh VCSDK. Một điều quan trọng là trong bệnh viêm cột sống dính khớp biểu hiện của viêm khớp cùng chậu trên MRI sẽ là cơ sở dự đoán sự tiến triển tiếp theo của tổn thương trên X quang thường quy [10]. Nhiều nghiên cứu đã chỉ ra rằng biểu hiện viêm khớp cùng chậu trên MRI xảy ra sớm hơn các thay đổi trên X quang thường quy và đều cho kết quả: tiêu chuẩn vàng chẩn đoán VCSDK đó là sự hiện diện của viêm khớp cùng chậu trên X quang đã được thay thế bởi MRI. Điều này đã được sự đồng thuận của Hiệp hội quốc tế bệnh VCSDK (ASAS) và Hội Thấp khớp học Châu Âu (EULAR) năm 2010: dấu hiệu thay đổi trên MRI khớp cùng chậu là tiêu chuẩn chẩn đoán bệnh và đã đưa ra khuyến cáo về định hướng chẩn đoán đối với các bệnh nhân VCSDK bao gồm các biểu hiện Đau cột sống thắt lưng mạn tính (tiền sử, triệu chứng lâm sàng), có xét nghiệm HLA B27 và hình ảnh MRI có viêm khớp cùng chậu [4].
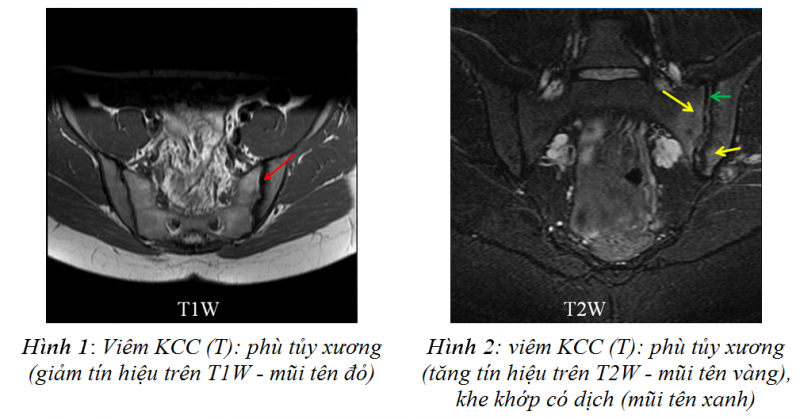
Trên MRI, các khớp cùng chậu thường chụp với xung T1W, T2W và T2 STIR ở mặt cắt sagital (phổ biến nhất), hoặc axial... cho phép thấy được cả những tổn thương của các dây chằng phía sau khoang khớp, các điểm bám tận. Khớp cùng chậu biểu hiện viêm sớm trên MRI là hình ảnh phù tủy xương với biểu hiện giảm tín hiệu trên T1W (hình 1), tăng tín hiệu trên T2W (hình 2).
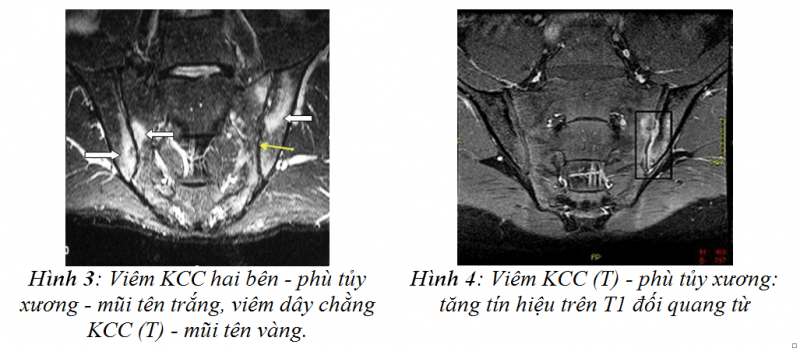
Kỹ thuật xóa mỡ (xung STIR) trong MRI khớp cùng chậu được sử dụng để làm lộ rõ các vị trí của tình trạng viêm. Kĩ thuật này rất được ưa dùng khi muốn hạn chế sử dụng các chất đối từ như gadolinium diethylenetriamine penta-acetic acid. Trên hình ảnh MRI xung T2 STIR dấu hiệu phù tủy xương biểu hiện khớp cùng chậu viêm là hình ảnh tăng tín hiệu đồng thời với giảm tín hiệu tương ứng trên T1W (hình 4). Khi sử dụng chất đối quang từ hình ảnh thu được của dấu hiệu phù tủy xương là tăng tín hiệu cả trên T1W và T2W(hình 5).
MRI có nhiều cách khác nhau để tạo hình ảnh với mặt phẳng dọc, ngang hay xiên cũng như một số cách tạo ảnh khác, qua đó hạn chế được việc sử dụng các chất đối quang từ vốn có thể gây nguy hại đến chức năng gan, thận của bệnh nhân. Đây cũng là một lợi thế của MRI khi so sánh với các kĩ thuật khác đặc biệt là CT scanner hay X quang. Vì vậy giá trị của MRI trong chẩn đoán xác định viêm khớp cùng chậu tiến triển và chẩn đoán có viêm giai đoạn sớm đã được khẳng định qua các nghiên cứu so sánh khả năng phát hiện tổn thương của các phương pháp khác.
|
Phương pháp chẩn đoán hình ảnh |
Phát hiện, chẩn đoán xác định viêm khớp cùng chậu tiến triển (%) |
Phát hiện dấu hiệu viêm (%) |
| MRI | 95 | 100 |
| Xạ hình xương | 48 | 97 |
| Xquang | 19 | 47 |
Bảng 1: So sánh MRI và các phương pháp khác trong chẩn đoán viêm KCC ở Bn VCSDK [1]
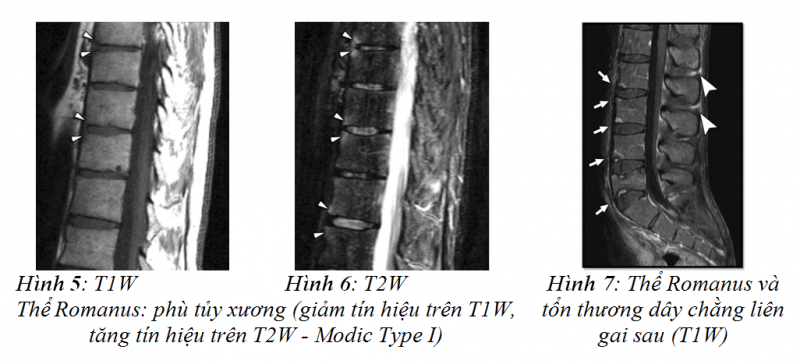
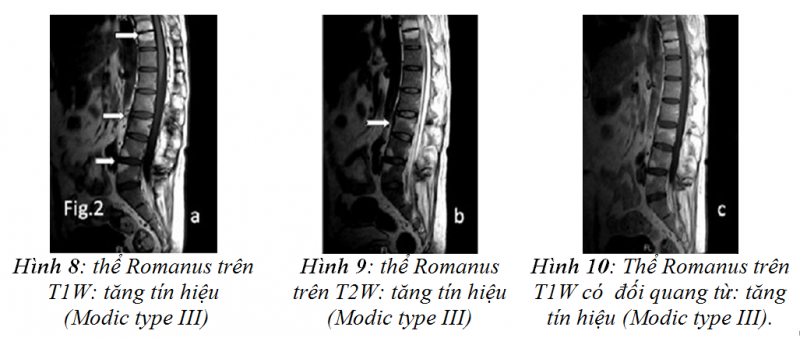
Ngoài ra trên MRI cũng phát hiện sớm hình ảnh tổn thương VCSDK ở vị trí dây chằng trước (nguyên nhân do quá trình viêm điểm bám tận dây chằng trước cột sống- thể Romanus) biểu hiện như là một hình tam giác nhỏ có bờ rõ bất thường giống như xói mòn nhỏ ở các góc của các thân đốt sống (đây là một hình ảnh đặc trưng ở giai đoạn sớm của bệnh VCSDK) [7].
Các giai đoạn phát triển của thể Romanus trên MRI được phân loại theo Modic 1988. Trong giai đoạn đầu khi các phản ứng viêm là chủ yếu, thể Romanus biểu hiện dấu hiệu phù tủy xương với giảm tín hiệu trên T1W, tăng tín hiệu trên T2W tương ứng với Modic type I [8]. Giai đoạn muộn hơn với phản ứng canxi hóa dây chằng trước cột sống là chủ yếu, viêm ít hơn, thể Romanus biểu hiện dấu hiệu canxi hóa với tăng tín hiệu cả trên T1W và T2W tương ứng với Modic type III [9](hình 4).
Tóm lại, bệnh VCSDK là bệnh mạn tính với thời gian diễn biến kéo dài, khởi phát khi tuổi đời còn trẻ, phát hiện muộn dễ dẫn đến tàn phế, mất khả năng lao động, khiến cho chất lượng cuộc sống của bệnh nhân giảm sút rất nhiều. Vì thế yêu cầu đặt ra là cần phải chẩn đoán bệnh ở giai đoạn sớm để có thể điều trị sớm. Nếu chỉ dựa vào Xquang thường quy có thể dẫn đến làm chậm trễ trong chẩn đoán bệnh, vì vậy chụp cộng hưởng từ là một công cụ hữu hiệu để giúp chẩn đoán sớm bệnh VCSDK, nên được áp dụng trên thực hành lâm sàng [4]. Một khi được chẩn đoán sớm, việc điều trị bệnh hiện nay với sự ra đời của các chế phẩm sinh học đặc biệt là các thuốc kháng TNFα có khả năng ngăn cản tiến triển của bệnh, tránh được tàn phế cho bệnh nhân.
TÀI LIỆU THAM KHẢO
1. Blum U Buitrago-Tellez C, et al,. (1996), “Magnetic resonance imaging (MRI) for detection of active sacroiliitis--a prospective study comparing conventional radiography, scintigraphy, and contrast enhanced MRI”, J Rheumatol, 12, pp. 2017-15.
2. Bruges-Armas Jacome (2012), Clinical and molecular advances in ankylosing spondylitis, Vol. 5, InTech, Croatia, pp 73-80.
3. Feldtkeller E Khan MA, Van der Heijde D (2003), “Age at disease onset and delayed diagnosis in HLA-B27 negative vs positive patients with ankylosing spondylitis”, Rheumatol Int, 23, pp. 61-6.
4. J Braun R van den Berg, X Baraliakos, H Boehm, et al,. (2011), “2010 update of the ASAS/EULAR recommendations for the management of ankylosing spondylitis”, Ann Rheum, (70), pp. 896-904.
5. J Sieper M Rudwaleit (2005), “How early should ankylosing spondylitis be treated with tumour necrosis factor blockers?”, Ann Rheum Dis, 64 (61-64), pp.
6. Joachim S., et al,. (2006), Biologic therapies in ankylosing spondylitis - current state, in ankylosing spondylitis diagnosis and managerment, Taylor & Francis Group: New York. pp. 169-80.
7. Kim Na Ra, Choi Ja Young, Hong Sungg Hwan, et al,.(2008), ““MR Corner Sign”: Value for Predicting Presence of Ankylosing Spondylitis”, AJR, 191, pp. 124-8.
8. Michael T. Modic Peter M., et al,. (1988), “degenerative disk diseasse assessment of change in vertebral body marrow with MRI”, Radiology, (166), pp.193-9.
9. Modic MT Masaryk TJ, Ross JS (1988), “Imaging of degenerative disk disease”, Radiology, (168), pp. 177–86.
10. RP Oostveen, et al,. (1999), “early detection of sacroiliitis on MRI and subsequent develope of sacroiliitis on plain radiography. ”, J Rheumatol, 26 (9), pp. 1953-8.
11. Wong Rose, et al,. (2010), prevalence of arthritis and rheumatic diseases around the world a growing burden and implications for Health Care Needs.
12. Zhi-ming LIN, et al,.(2008), “Reasons for delayed diagnosis of ankylosing spondylitis in Chinese”, Chinese journal of rheumatology, 12 (6).
Bài đã được đăng trên Tạp chí Nội khoa, số tháng 10/2013, p: 31-36.